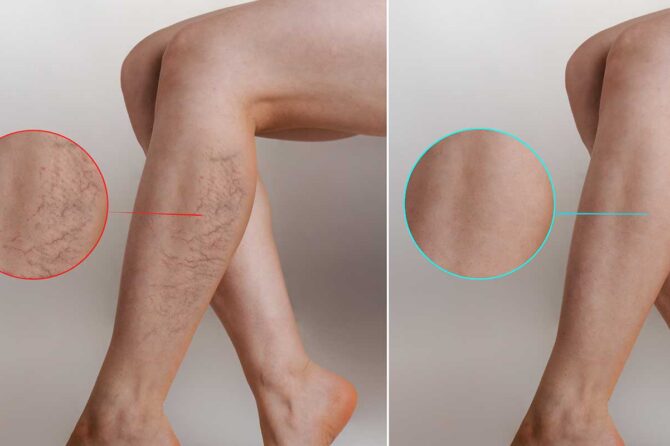
Venele varicoase și venectaziile: de ce apar, când devin o problemă și ce face cu adevărat scleroterapia
Dacă stai mult în picioare la serviciu, dacă ai observat niște „fire” roșiatice sau violacee pe gambe sau dacă simți o greutate apăsătoare în picioare spre seară — probabil că te-ai întrebat la un moment dat ce se întâmplă de fapt acolo și dacă trebuie să faci ceva în privința asta.
Venele vizibile pe picioare sunt printre cele mai frecvente motive pentru care oamenii ajung la cabinetul unui medic vascular. Și totuși, există o mulțime de confuzie în jurul lor: când sunt cu adevărat o problemă medicală, când sunt doar estetice, ce înseamnă de fapt scleroterapia și de ce unii medici spun că trebuie să faci mai întâi o ecografie înainte de orice tratament.
Hai să lămurim lucrurile de la zero.
Nu toate venele vizibile sunt la fel — și diferența contează
Primul lucru pe care trebuie să îl înțelegi este că „vene pe picioare” este o categorie extrem de largă. Sub această umbrelă intră lucruri foarte diferite din punct de vedere medical.
Telangiectaziile — numite popular „vene spider” sau „vene în pânză de păianjen” — sunt vase de sânge minuscule, cu diametru sub 1 mm, situate chiar la suprafața pielii. Le recunoști după aspectul lor caracteristic: rețele fine, roșii sau violacee, care seamănă cu niște stele sau ramuri de copac. Nu se bombează deasupra pielii, nu se simt la palpare. Sunt în principal o problemă estetică, deși uneori pot produce o senzație ușoară de arsură sau mâncărime locală.
Venele reticulare sunt ceva mai mari — între 1 și 3 mm — de obicei albăstrii sau verzui, vizibile sub piele dar tot fără bombarea caracteristică a venelor varicoase. Sunt deseori „vene hrănitoare” pentru telangiectazii: dacă nu sunt tratate împreună cu venele spider pe care le alimentează, acestea din urmă vor recidiva.
Venele varicoase propriu-zise sunt cu totul altceva. Vorbim de vase de sânge dilatate, tortuoase, cu diametru de peste 3 mm, care se bombează vizibil deasupra suprafeței pielii. Sunt ferme la palpare, deseori șerpuite și pot fi dureroase. Reprezintă o manifestare a insuficienței venoase cronice — o afecțiune în care sistemul venos nu mai funcționează corect și sângele stagnează în loc să urce spre inimă.
De ce contează această distincție? Pentru că tratamentul diferă. O venă spider tratată corect dispare definitiv. O venă varicoasă mare, dacă nu se identifică și nu se tratează mai întâi sursa refluxului, va reveni — indiferent de câte proceduri faci.
Ce se întâmplă cu adevărat în interiorul unei vene varicoase
Sistemul venos al picioarelor funcționează împotriva gravitației. Sângele trebuie să urce de la gleznă până la inimă — o cursă de aproape un metru în sens invers gravitației. Natura a rezolvat această problemă printr-un sistem ingenios de valve venoase: mici clapete unidirecționale care se deschid pentru a lăsa sângele să treacă în sus și se închid imediat după, împiedicând refluxul.
Când aceste valve se deteriorează — din cauza presiunii repetate, a factorilor genetici sau a modificărilor hormonale — sângele nu mai este împiedicat să curgă înapoi. Se acumulează în vena subiacentă, presiunea crește, peretele venos cedează și se dilată. Această dilatare progresivă este ceea ce vedem ca venă varicoasă.
Cu cât procesul durează mai mult și cu cât presiunea este mai mare, cu atât afectarea se extinde. De aceea venele varicoase au tendința să se agraveze în timp dacă nu sunt tratate — nu dispar de la sine.
Simptomele care însoțesc adesea venele varicoase avansate — greutatea în picioare, umflarea gleznelor spre seară, crampele nocturne, senzația de arsură sau prurit — sunt toate consecința acestei stagnări venoase și a presiunii crescute în sistemul superficial.
Cine face vene varicoase și de ce unii oameni sunt mai predispuși
Există o componentă genetică puternică în apariția venelor varicoase — dacă ambii părinți au avut această problemă, șansele tale cresc considerabil. Dar genetica nu este singurul factor. Există o serie de circumstanțe care accelerează sau agravează procesul.
Profesia joacă un rol important. Persoanele care petrec multe ore în picioare — profesori, medici, vânzători, coafeze, bucătari — supun sistemul venos unui stres constant. La fel și cei care stau nemișcați ore îndelungate la birou: în absența contracției musculare a gambei (care funcționează ca o pompă auxiliară pentru circulația venoasă), sângele stagnează.
Sarcina este un factor major, din două motive: volumul sanguin crește cu aproximativ 50% în timpul sarcinii, iar uterul gravid comprimă venele pelvine, crescând presiunea în sistemul venos al membrelor inferioare. Hormonii de sarcină relaxează suplimentar pereții venoși. Multe femei observă pentru prima dată vene varicoase în timpul sau imediat după sarcină.
Obezitatea, sedentarismul, vârsta înaintată și expunerea cronică la căldură (saune frecvente, muncă în medii calde) contribuie și ele la deteriorarea progresivă a sistemului venos.
Un detaliu mai puțin cunoscut: venele varicoase sunt semnificativ mai frecvente la femei decât la bărbați — raportul este de aproximativ 3:1 — dar bărbații au tendința de a le ignora mai mult timp și de a se prezenta la medic în stadii mai avansate.
Când venele varicoase depășesc stadiul de problemă estetică
Există o tendință generală de a trata venele varicoase ca pe o problemă pur cosmetică — ceva neplăcut vizual, dar inofensiv. Această percepție este parțial greșită.
În stadiile ușoare și moderate, venele varicoase sunt predominant o problemă de aspect și de confort. Dar lăsate netratate pe termen lung, insuficiența venoasă cronică poate evolua spre complicații serioase: edem cronic al gambei și gleznei, modificări ale pielii (hiperpigmentare, lipodermatoscleroză), eczeme venoase și, în cazurile severe, ulcere venoase — răni cronice la nivelul gleznei, extrem de dificil de vindecat.
O altă complicație de temut este tromboflebita superficială — formarea unui cheag într-o venă varicoasă superficială, care produce durere, roșeață și căldură locală. Deși mai puțin periculoasă decât tromboza venoasă profundă, necesită tratament prompt.
Clasificarea CEAP — standardul internațional pentru evaluarea bolii venoase cronice — cuprinde șase stadii clinice, de la simpla prezență a venelor varicoase (C2) până la ulcerul venos activ (C6). Tratamentul este indicat medical (nu doar estetic) începând cu stadiul C2.
Ce este scleroterapia — explicat fără jargon medical
Scleroterapia există de peste 150 de ani — prima tentativă documentată de injecție intravenoasă cu scopul de a oblitera o venă datează din 1682. Evident, tehnica de atunci nu seamănă cu cea de azi, dar principiul a rămas același: introduci în venă o substanță care îi distruge peretele interior, vena se închide și dispare treptat.
Ce s-a schimbat radical în ultimele decenii sunt substanțele folosite și precizia cu care se lucrează. Agenții sclerozanți moderni — în principal polidocanolul — au un profil de siguranță excelent, cu reacții alergice raportate sub 1%. Tehnica cu spumă, introdusă și rafinată în anii 1990–2000, a extins indicațiile scleroterapiei și la venele de calibru mai mare, care anterior necesitau obligatoriu intervenție chirurgicală.
Concret, ce se întâmplă când soluția sclerozantă intră în venă? Substanța atacă endoteliul — stratul de celule care căptușește interiorul vasului. Celulele endoteliale se deteriorează, se produce o reacție inflamatorie locală, pereții venei se lipesc între ei și vena se obliterează. În săptămânile următoare, organismul „reabsoarbe” vena obliterată, care se transformă treptat într-un cordon fibros și dispare.
Diferența esențială față de o tromboză (cheag de sânge) este că obliterarea prin sclerozare este permanentă — vena fibrozată nu se poate redeschide, spre deosebire de un cheag care se poate dizolva.
De ce ecografia Doppler nu este opțională
Acesta este probabil cel mai important lucru pe care să îl reții din tot articolul.
Există o tentație — atât din partea pacienților, cât și a unor cabinete — de a sări direct la tratamentul venelor vizibile, fără o evaluare vasculară prealabilă. Logica pare simplă: „văd vena, o injectez, dispare”. Problema este că această abordare ignoră ceea ce nu se vede.
Venele varicoase superficiale sunt, de cele mai multe ori, consecința unui reflux care pornește de la nivelul venelor safene — vase mai mari, situate mai profund, invizibile cu ochiul liber. Dacă tratezi venele superficiale fără să identifici și să tratezi sursa refluxului safenian, venele vor reveni — uneori mai repede decât te-ai fi așteptat.
Ecografia Doppler oferă medicului o „hartă” completă a sistemului venos: arată care valve sunt incompetente, de unde pornește refluxul, ce vene sunt afectate și în ce ordine trebuie tratate. Fără această hartă, orice tratament este parțial orbit.
Mai mult, ecografia Doppler este esențială pentru a exclude tromboza venoasă profundă — o contraindicație absolută pentru scleroterapie. A trata o venă fără a ști că există un cheag în sistemul profund poate fi periculos.
Scleroterapia cu spumă vs. scleroterapia lichidă — când se folosește fiecare
Alegerea formei de administrare a agentului sclerozant nu este arbitrară — depinde de tipul și calibrul venei tratate.
Soluția lichidă funcționează bine pentru venele mici: telangiectazii și vene reticulare. La calibre reduse, lichidul intră în contact suficient cu peretele venei pentru a produce obliterarea. Concentrația folosită este mică (0,5%), riscurile sunt minime, iar procedura este rapidă.
Spuma are un avantaj important față de lichid: deplasează sângele din venă și ocupă tot lumenul vascular, intrând în contact direct cu endoteliul pe toată suprafața. Asta o face mult mai eficientă pentru venele de calibru mediu și mare, unde un lichid simplu ar fi diluat rapid de sângele circulant și și-ar pierde eficiența. Spuma se vizualizează și la ecografie — apare ca o zonă ecogenă — ceea ce permite ghidarea precisă a tratamentului pentru venele profunde sau greu accesibile.
Concentrațiile mai mari (1% sau 3%) sunt rezervate pentru venele varicoase mari, unde este nevoie de o acțiune mai puternică asupra peretelui vascular.
Ce simt pacienții în timpul și după procedură — experiența reală
Teama de durere este unul dintre motivele principale pentru care oamenii amână tratamentul venelor. Merită să demistificăm ce se întâmplă cu adevărat.
În timpul injectării, cei mai mulți pacienți descriu o senzație de înțepătură urmată de o ușoară arsură sau căldură locală, care durează câteva secunde și apoi dispare. Acul folosit este extrem de fin — 30G, comparabil cu acele folosite pentru insulină — și cantitățile injectate sunt mici. Nu este nevoie de anestezie locală sau generală.
Imediat după procedură, zona tratată este comprimată cu bandaje sau ciorapi compresivi. Pacientul pleacă pe propriile picioare și este chiar încurajat să meargă ușor — mișcarea stimulează circulația și favorizează obliterarea.
În primele zile, pot apărea: ușoară sensibilitate la palpare pe traiectul venei tratate, mici hematoame, roșeață locală. Toate sunt normale și se rezolvă spontan. O pigmentare brună pe traiectul venei poate apărea la câteva săptămâni după tratament — este consecința hemosiderinei eliberate din globulele roșii extravasate și se remite în câteva luni (mai rar, poate dura mai mult).
Activitățile cotidiene pot fi reluate imediat. Exercițiile fizice intense, sauna, băile fierbinți și expunerea la soare pe zona tratată sunt de evitat câteva săptămâni.
Există riscuri? Ce complicații pot apărea
Scleroterapia este o procedură cu un profil de siguranță excelent, dar — ca orice procedură medicală — nu este lipsită de riscuri potențiale. Cunoașterea lor te ajută să ai așteptări realiste și să știi ce să urmărești după tratament.
Complicații minore și frecvente (apar la o parte din pacienți, se rezolvă spontan): pigmentare temporară, hematom intravenos (mic cheag care se simte ca o „umflătură” pe traiectul venei și care poate fi evacuat simplu la controlul următor), roșeață locală, telangiectazii de neo-formare (vase mici noi care apar în jurul zonei tratate — mai frecvente dacă se folosesc concentrații prea mari sau volume prea mari per injecție).
Complicații rare: reacție alergică la agentul sclerozant (sub 1% cu polidocanolul modern), tromboflebită superficială pe traiectul venei tratate, tulburări vizuale tranzitorii după scleroterapia cu spumă (raportate în cazuri rare, asociate cu șunturi cardiace dreapta-stânga).
Complicații excepționale: injecție intraarterială accidentală (evitată prin tehnica corectă și ghidaj ecografic), necroză cutanată (prin extravazare de soluție pericutanată, mai ales cu concentrații mari).
Riscul de complicații este direct corelat cu experiența și pregătirea medicului, cu calitatea evaluării pre-procedurale și cu respectarea indicațiilor și contraindicațiilor.
Scleroterapia rezolvă problema definitiv?
Răspuns sincer: da și nu — și e important să înțelegi nuanța.
Vena tratată corect prin scleroterapie dispare definitiv. Odată obliterată și fibrozată, nu se redeschide. Din acest punct de vedere, rezultatul este permanent.
Ceea ce scleroterapia nu poate face este să elimine predispoziția genetică sau factorii de risc care au dus la apariția venelor inițiale. Sistemul venos al pacientului rămâne același — cu aceeași fragilitate structurală, aceleași valve imperfecte în alte segmente. Noi vene pot apărea în timp, mai ales dacă factorii de risc (ortostatism, greutate corporală, sedentarism) persistă.
De aceea, mulți pacienți fac ședințe de „întreținere” la câțiva ani — nu pentru că tratamentul anterior a eșuat, ci pentru că boala venoasă cronică are o evoluție naturală progresivă pe care o gestionezi, nu o vindeci definitiv o singură dată.
Purtarea regulată a ciorapilor compresivi, activitatea fizică moderată (mersul pe jos este ideal pentru sistemul venos), menținerea greutății corporale și evitarea ortostatismului prelungit sunt măsuri care încetinesc semnificativ progresia bolii venoase și distanțează intervalele dintre tratamente.
Întrebări pe care merită să le pui înainte de orice tratament vascular
Dacă te gândești să tratezi venele varicoase sau venectaziile, câteva întrebări simple pot face diferența între un tratament reușit și unul incomplet:
- Se face ecografie Doppler înainte de tratament? Dacă răspunsul este nu — acesta este un semnal de alarmă.
- Care este sursa refluxului în cazul meu? Un medic specialist trebuie să poată răspunde la această întrebare după evaluarea Doppler.
- Câte ședințe estimați că voi avea nevoie și la ce interval? Răspunsul trebuie să fie individualizat, nu generic.
- Ce concentrație de soluție sclerozantă veți folosi și de ce? Alegerea concentrației nu este aleatoare — trebuie justificată de calibrul venei tratate.
- Care sunt semnele de alarmă după procedură la care trebuie să fiu atent? Orice medic serios îți va explica acest lucru înainte să pleci acasă.
Articol realizat cu scopul informării pacienților. Nu înlocuiește consultația medicală. Dacă ai semne sau simptome de insuficiență venoasă, adresează-te unui medic specialist în chirurgie vasculară pentru o evaluare corectă.
Dacă stai mult în picioare la serviciu, dacă ai observat niște „fire” roșiatice sau violacee pe gambe sau dacă simți o greutate apăsătoare în picioare spre seară — probabil că te-ai întrebat la un moment dat ce se întâmplă de fapt acolo și dacă trebuie să faci ceva în privința asta.
Venele vizibile pe picioare sunt printre cele mai frecvente motive pentru care oamenii ajung la cabinetul unui medic vascular. Și totuși, există o mulțime de confuzie în jurul lor: când sunt cu adevărat o problemă medicală, când sunt doar estetice, ce înseamnă de fapt scleroterapia și de ce unii medici spun că trebuie să faci mai întâi o ecografie înainte de orice tratament.
Hai să lămurim lucrurile de la zero.
Nu toate venele vizibile sunt la fel — și diferența contează
Primul lucru pe care trebuie să îl înțelegi este că „vene pe picioare” este o categorie extrem de largă. Sub această umbrelă intră lucruri foarte diferite din punct de vedere medical.
Telangiectaziile — numite popular „vene spider” sau „vene în pânză de păianjen” — sunt vase de sânge minuscule, cu diametru sub 1 mm, situate chiar la suprafața pielii. Le recunoști după aspectul lor caracteristic: rețele fine, roșii sau violacee, care seamănă cu niște stele sau ramuri de copac. Nu se bombează deasupra pielii, nu se simt la palpare. Sunt în principal o problemă estetică, deși uneori pot produce o senzație ușoară de arsură sau mâncărime locală.
Venele reticulare sunt ceva mai mari — între 1 și 3 mm — de obicei albăstrii sau verzui, vizibile sub piele dar tot fără bombarea caracteristică a venelor varicoase. Sunt deseori „vene hrănitoare” pentru telangiectazii: dacă nu sunt tratate împreună cu venele spider pe care le alimentează, acestea din urmă vor recidiva.
Venele varicoase propriu-zise sunt cu totul altceva. Vorbim de vase de sânge dilatate, tortuoase, cu diametru de peste 3 mm, care se bombează vizibil deasupra suprafeței pielii. Sunt ferme la palpare, deseori șerpuite și pot fi dureroase. Reprezintă o manifestare a insuficienței venoase cronice — o afecțiune în care sistemul venos nu mai funcționează corect și sângele stagnează în loc să urce spre inimă.
De ce contează această distincție? Pentru că tratamentul diferă. O venă spider tratată corect dispare definitiv. O venă varicoasă mare, dacă nu se identifică și nu se tratează mai întâi sursa refluxului, va reveni — indiferent de câte proceduri faci.
Ce se întâmplă cu adevărat în interiorul unei vene varicoase
Sistemul venos al picioarelor funcționează împotriva gravitației. Sângele trebuie să urce de la gleznă până la inimă — o cursă de aproape un metru în sens invers gravitației. Natura a rezolvat această problemă printr-un sistem ingenios de valve venoase: mici clapete unidirecționale care se deschid pentru a lăsa sângele să treacă în sus și se închid imediat după, împiedicând refluxul.
Când aceste valve se deteriorează — din cauza presiunii repetate, a factorilor genetici sau a modificărilor hormonale — sângele nu mai este împiedicat să curgă înapoi. Se acumulează în vena subiacentă, presiunea crește, peretele venos cedează și se dilată. Această dilatare progresivă este ceea ce vedem ca venă varicoasă.
Cu cât procesul durează mai mult și cu cât presiunea este mai mare, cu atât afectarea se extinde. De aceea venele varicoase au tendința să se agraveze în timp dacă nu sunt tratate — nu dispar de la sine.
Simptomele care însoțesc adesea venele varicoase avansate — greutatea în picioare, umflarea gleznelor spre seară, crampele nocturne, senzația de arsură sau prurit — sunt toate consecința acestei stagnări venoase și a presiunii crescute în sistemul superficial.
Cine face vene varicoase și de ce unii oameni sunt mai predispuși
Există o componentă genetică puternică în apariția venelor varicoase — dacă ambii părinți au avut această problemă, șansele tale cresc considerabil. Dar genetica nu este singurul factor. Există o serie de circumstanțe care accelerează sau agravează procesul.
Profesia joacă un rol important. Persoanele care petrec multe ore în picioare — profesori, medici, vânzători, coafeze, bucătari — supun sistemul venos unui stres constant. La fel și cei care stau nemișcați ore îndelungate la birou: în absența contracției musculare a gambei (care funcționează ca o pompă auxiliară pentru circulația venoasă), sângele stagnează.
Sarcina este un factor major, din două motive: volumul sanguin crește cu aproximativ 50% în timpul sarcinii, iar uterul gravid comprimă venele pelvine, crescând presiunea în sistemul venos al membrelor inferioare. Hormonii de sarcină relaxează suplimentar pereții venoși. Multe femei observă pentru prima dată vene varicoase în timpul sau imediat după sarcină.
Obezitatea, sedentarismul, vârsta înaintată și expunerea cronică la căldură (saune frecvente, muncă în medii calde) contribuie și ele la deteriorarea progresivă a sistemului venos.
Un detaliu mai puțin cunoscut: venele varicoase sunt semnificativ mai frecvente la femei decât la bărbați — raportul este de aproximativ 3:1 — dar bărbații au tendința de a le ignora mai mult timp și de a se prezenta la medic în stadii mai avansate.
Când venele varicoase depășesc stadiul de problemă estetică
Există o tendință generală de a trata venele varicoase ca pe o problemă pur cosmetică — ceva neplăcut vizual, dar inofensiv. Această percepție este parțial greșită.
În stadiile ușoare și moderate, venele varicoase sunt predominant o problemă de aspect și de confort. Dar lăsate netratate pe termen lung, insuficiența venoasă cronică poate evolua spre complicații serioase: edem cronic al gambei și gleznei, modificări ale pielii (hiperpigmentare, lipodermatoscleroză), eczeme venoase și, în cazurile severe, ulcere venoase — răni cronice la nivelul gleznei, extrem de dificil de vindecat.
O altă complicație de temut este tromboflebita superficială — formarea unui cheag într-o venă varicoasă superficială, care produce durere, roșeață și căldură locală. Deși mai puțin periculoasă decât tromboza venoasă profundă, necesită tratament prompt.
Clasificarea CEAP — standardul internațional pentru evaluarea bolii venoase cronice — cuprinde șase stadii clinice, de la simpla prezență a venelor varicoase (C2) până la ulcerul venos activ (C6). Tratamentul este indicat medical (nu doar estetic) începând cu stadiul C2.
Ce este scleroterapia — explicat fără jargon medical
Scleroterapia există de peste 150 de ani — prima tentativă documentată de injecție intravenoasă cu scopul de a oblitera o venă datează din 1682. Evident, tehnica de atunci nu seamănă cu cea de azi, dar principiul a rămas același: introduci în venă o substanță care îi distruge peretele interior, vena se închide și dispare treptat.
Ce s-a schimbat radical în ultimele decenii sunt substanțele folosite și precizia cu care se lucrează. Agenții sclerozanți moderni — în principal polidocanolul — au un profil de siguranță excelent, cu reacții alergice raportate sub 1%. Tehnica cu spumă, introdusă și rafinată în anii 1990–2000, a extins indicațiile scleroterapiei și la venele de calibru mai mare, care anterior necesitau obligatoriu intervenție chirurgicală.
Concret, ce se întâmplă când soluția sclerozantă intră în venă? Substanța atacă endoteliul — stratul de celule care căptușește interiorul vasului. Celulele endoteliale se deteriorează, se produce o reacție inflamatorie locală, pereții venei se lipesc între ei și vena se obliterează. În săptămânile următoare, organismul „reabsoarbe” vena obliterată, care se transformă treptat într-un cordon fibros și dispare.
Diferența esențială față de o tromboză (cheag de sânge) este că obliterarea prin sclerozare este permanentă — vena fibrozată nu se poate redeschide, spre deosebire de un cheag care se poate dizolva.
De ce ecografia Doppler nu este opțională
Acesta este probabil cel mai important lucru pe care să îl reții din tot articolul.
Există o tentație — atât din partea pacienților, cât și a unor cabinete — de a sări direct la tratamentul venelor vizibile, fără o evaluare vasculară prealabilă. Logica pare simplă: „văd vena, o injectez, dispare”. Problema este că această abordare ignoră ceea ce nu se vede.
Venele varicoase superficiale sunt, de cele mai multe ori, consecința unui reflux care pornește de la nivelul venelor safene — vase mai mari, situate mai profund, invizibile cu ochiul liber. Dacă tratezi venele superficiale fără să identifici și să tratezi sursa refluxului safenian, venele vor reveni — uneori mai repede decât te-ai fi așteptat.
Ecografia Doppler oferă medicului o „hartă” completă a sistemului venos: arată care valve sunt incompetente, de unde pornește refluxul, ce vene sunt afectate și în ce ordine trebuie tratate. Fără această hartă, orice tratament este parțial orbit.
Mai mult, ecografia Doppler este esențială pentru a exclude tromboza venoasă profundă — o contraindicație absolută pentru scleroterapie. A trata o venă fără a ști că există un cheag în sistemul profund poate fi periculos.
Scleroterapia cu spumă vs. scleroterapia lichidă — când se folosește fiecare
Alegerea formei de administrare a agentului sclerozant nu este arbitrară — depinde de tipul și calibrul venei tratate.
Soluția lichidă funcționează bine pentru venele mici: telangiectazii și vene reticulare. La calibre reduse, lichidul intră în contact suficient cu peretele venei pentru a produce obliterarea. Concentrația folosită este mică (0,5%), riscurile sunt minime, iar procedura este rapidă.
Spuma are un avantaj important față de lichid: deplasează sângele din venă și ocupă tot lumenul vascular, intrând în contact direct cu endoteliul pe toată suprafața. Asta o face mult mai eficientă pentru venele de calibru mediu și mare, unde un lichid simplu ar fi diluat rapid de sângele circulant și și-ar pierde eficiența. Spuma se vizualizează și la ecografie — apare ca o zonă ecogenă — ceea ce permite ghidarea precisă a tratamentului pentru venele profunde sau greu accesibile.
Concentrațiile mai mari (1% sau 3%) sunt rezervate pentru venele varicoase mari, unde este nevoie de o acțiune mai puternică asupra peretelui vascular.
Ce simt pacienții în timpul și după procedură — experiența reală
Teama de durere este unul dintre motivele principale pentru care oamenii amână tratamentul venelor. Merită să demistificăm ce se întâmplă cu adevărat.
În timpul injectării, cei mai mulți pacienți descriu o senzație de înțepătură urmată de o ușoară arsură sau căldură locală, care durează câteva secunde și apoi dispare. Acul folosit este extrem de fin — 30G, comparabil cu acele folosite pentru insulină — și cantitățile injectate sunt mici. Nu este nevoie de anestezie locală sau generală.
Imediat după procedură, zona tratată este comprimată cu bandaje sau ciorapi compresivi. Pacientul pleacă pe propriile picioare și este chiar încurajat să meargă ușor — mișcarea stimulează circulația și favorizează obliterarea.
În primele zile, pot apărea: ușoară sensibilitate la palpare pe traiectul venei tratate, mici hematoame, roșeață locală. Toate sunt normale și se rezolvă spontan. O pigmentare brună pe traiectul venei poate apărea la câteva săptămâni după tratament — este consecința hemosiderinei eliberate din globulele roșii extravasate și se remite în câteva luni (mai rar, poate dura mai mult).
Activitățile cotidiene pot fi reluate imediat. Exercițiile fizice intense, sauna, băile fierbinți și expunerea la soare pe zona tratată sunt de evitat câteva săptămâni.
Există riscuri? Ce complicații pot apărea
Scleroterapia este o procedură cu un profil de siguranță excelent, dar — ca orice procedură medicală — nu este lipsită de riscuri potențiale. Cunoașterea lor te ajută să ai așteptări realiste și să știi ce să urmărești după tratament.
Complicații minore și frecvente (apar la o parte din pacienți, se rezolvă spontan): pigmentare temporară, hematom intravenos (mic cheag care se simte ca o „umflătură” pe traiectul venei și care poate fi evacuat simplu la controlul următor), roșeață locală, telangiectazii de neo-formare (vase mici noi care apar în jurul zonei tratate — mai frecvente dacă se folosesc concentrații prea mari sau volume prea mari per injecție).
Complicații rare: reacție alergică la agentul sclerozant (sub 1% cu polidocanolul modern), tromboflebită superficială pe traiectul venei tratate, tulburări vizuale tranzitorii după scleroterapia cu spumă (raportate în cazuri rare, asociate cu șunturi cardiace dreapta-stânga).
Complicații excepționale: injecție intraarterială accidentală (evitată prin tehnica corectă și ghidaj ecografic), necroză cutanată (prin extravazare de soluție pericutanată, mai ales cu concentrații mari).
Riscul de complicații este direct corelat cu experiența și pregătirea medicului, cu calitatea evaluării pre-procedurale și cu respectarea indicațiilor și contraindicațiilor.
Scleroterapia rezolvă problema definitiv?
Răspuns sincer: da și nu — și e important să înțelegi nuanța.
Vena tratată corect prin scleroterapie dispare definitiv. Odată obliterată și fibrozată, nu se redeschide. Din acest punct de vedere, rezultatul este permanent.
Ceea ce scleroterapia nu poate face este să elimine predispoziția genetică sau factorii de risc care au dus la apariția venelor inițiale. Sistemul venos al pacientului rămâne același — cu aceeași fragilitate structurală, aceleași valve imperfecte în alte segmente. Noi vene pot apărea în timp, mai ales dacă factorii de risc (ortostatism, greutate corporală, sedentarism) persistă.
De aceea, mulți pacienți fac ședințe de „întreținere” la câțiva ani — nu pentru că tratamentul anterior a eșuat, ci pentru că boala venoasă cronică are o evoluție naturală progresivă pe care o gestionezi, nu o vindeci definitiv o singură dată.
Purtarea regulată a ciorapilor compresivi, activitatea fizică moderată (mersul pe jos este ideal pentru sistemul venos), menținerea greutății corporale și evitarea ortostatismului prelungit sunt măsuri care încetinesc semnificativ progresia bolii venoase și distanțează intervalele dintre tratamente.
Întrebări pe care merită să le pui înainte de orice tratament vascular
Dacă te gândești să tratezi venele varicoase sau venectaziile, câteva întrebări simple pot face diferența între un tratament reușit și unul incomplet:
- Se face ecografie Doppler înainte de tratament? Dacă răspunsul este nu — acesta este un semnal de alarmă.
- Care este sursa refluxului în cazul meu? Un medic specialist trebuie să poată răspunde la această întrebare după evaluarea Doppler.
- Câte ședințe estimați că voi avea nevoie și la ce interval? Răspunsul trebuie să fie individualizat, nu generic.
- Ce concentrație de soluție sclerozantă veți folosi și de ce? Alegerea concentrației nu este aleatoare — trebuie justificată de calibrul venei tratate.
- Care sunt semnele de alarmă după procedură la care trebuie să fiu atent? Orice medic serios îți va explica acest lucru înainte să pleci acasă.
Articol realizat cu scopul informării pacienților. Nu înlocuiește consultația medicală. Dacă ai semne sau simptome de insuficiență venoasă, adresează-te unui medic specialist în chirurgie vasculară pentru o evaluare corectă.
Dacă stai mult în picioare la serviciu, dacă ai observat niște „fire” roșiatice sau violacee pe gambe sau dacă simți o greutate apăsătoare în picioare spre seară — probabil că te-ai întrebat la un moment dat ce se întâmplă de fapt acolo și dacă trebuie să faci ceva în privința asta.
Venele vizibile pe picioare sunt printre cele mai frecvente motive pentru care oamenii ajung la cabinetul unui medic vascular. Și totuși, există o mulțime de confuzie în jurul lor: când sunt cu adevărat o problemă medicală, când sunt doar estetice, ce înseamnă de fapt scleroterapia și de ce unii medici spun că trebuie să faci mai întâi o ecografie înainte de orice tratament.
Hai să lămurim lucrurile de la zero.
Nu toate venele vizibile sunt la fel — și diferența contează
Primul lucru pe care trebuie să îl înțelegi este că „vene pe picioare” este o categorie extrem de largă. Sub această umbrelă intră lucruri foarte diferite din punct de vedere medical.
Telangiectaziile — numite popular „vene spider” sau „vene în pânză de păianjen” — sunt vase de sânge minuscule, cu diametru sub 1 mm, situate chiar la suprafața pielii. Le recunoști după aspectul lor caracteristic: rețele fine, roșii sau violacee, care seamănă cu niște stele sau ramuri de copac. Nu se bombează deasupra pielii, nu se simt la palpare. Sunt în principal o problemă estetică, deși uneori pot produce o senzație ușoară de arsură sau mâncărime locală.
Venele reticulare sunt ceva mai mari — între 1 și 3 mm — de obicei albăstrii sau verzui, vizibile sub piele dar tot fără bombarea caracteristică a venelor varicoase. Sunt deseori „vene hrănitoare” pentru telangiectazii: dacă nu sunt tratate împreună cu venele spider pe care le alimentează, acestea din urmă vor recidiva.
Venele varicoase propriu-zise sunt cu totul altceva. Vorbim de vase de sânge dilatate, tortuoase, cu diametru de peste 3 mm, care se bombează vizibil deasupra suprafeței pielii. Sunt ferme la palpare, deseori șerpuite și pot fi dureroase. Reprezintă o manifestare a insuficienței venoase cronice — o afecțiune în care sistemul venos nu mai funcționează corect și sângele stagnează în loc să urce spre inimă.
De ce contează această distincție? Pentru că tratamentul diferă. O venă spider tratată corect dispare definitiv. O venă varicoasă mare, dacă nu se identifică și nu se tratează mai întâi sursa refluxului, va reveni — indiferent de câte proceduri faci.
Ce se întâmplă cu adevărat în interiorul unei vene varicoase
Sistemul venos al picioarelor funcționează împotriva gravitației. Sângele trebuie să urce de la gleznă până la inimă — o cursă de aproape un metru în sens invers gravitației. Natura a rezolvat această problemă printr-un sistem ingenios de valve venoase: mici clapete unidirecționale care se deschid pentru a lăsa sângele să treacă în sus și se închid imediat după, împiedicând refluxul.
Când aceste valve se deteriorează — din cauza presiunii repetate, a factorilor genetici sau a modificărilor hormonale — sângele nu mai este împiedicat să curgă înapoi. Se acumulează în vena subiacentă, presiunea crește, peretele venos cedează și se dilată. Această dilatare progresivă este ceea ce vedem ca venă varicoasă.
Cu cât procesul durează mai mult și cu cât presiunea este mai mare, cu atât afectarea se extinde. De aceea venele varicoase au tendința să se agraveze în timp dacă nu sunt tratate — nu dispar de la sine.
Simptomele care însoțesc adesea venele varicoase avansate — greutatea în picioare, umflarea gleznelor spre seară, crampele nocturne, senzația de arsură sau prurit — sunt toate consecința acestei stagnări venoase și a presiunii crescute în sistemul superficial.
Cine face vene varicoase și de ce unii oameni sunt mai predispuși
Există o componentă genetică puternică în apariția venelor varicoase — dacă ambii părinți au avut această problemă, șansele tale cresc considerabil. Dar genetica nu este singurul factor. Există o serie de circumstanțe care accelerează sau agravează procesul.
Profesia joacă un rol important. Persoanele care petrec multe ore în picioare — profesori, medici, vânzători, coafeze, bucătari — supun sistemul venos unui stres constant. La fel și cei care stau nemișcați ore îndelungate la birou: în absența contracției musculare a gambei (care funcționează ca o pompă auxiliară pentru circulația venoasă), sângele stagnează.
Sarcina este un factor major, din două motive: volumul sanguin crește cu aproximativ 50% în timpul sarcinii, iar uterul gravid comprimă venele pelvine, crescând presiunea în sistemul venos al membrelor inferioare. Hormonii de sarcină relaxează suplimentar pereții venoși. Multe femei observă pentru prima dată vene varicoase în timpul sau imediat după sarcină.
Obezitatea, sedentarismul, vârsta înaintată și expunerea cronică la căldură (saune frecvente, muncă în medii calde) contribuie și ele la deteriorarea progresivă a sistemului venos.
Un detaliu mai puțin cunoscut: venele varicoase sunt semnificativ mai frecvente la femei decât la bărbați — raportul este de aproximativ 3:1 — dar bărbații au tendința de a le ignora mai mult timp și de a se prezenta la medic în stadii mai avansate.
Când venele varicoase depășesc stadiul de problemă estetică
Există o tendință generală de a trata venele varicoase ca pe o problemă pur cosmetică — ceva neplăcut vizual, dar inofensiv. Această percepție este parțial greșită.
În stadiile ușoare și moderate, venele varicoase sunt predominant o problemă de aspect și de confort. Dar lăsate netratate pe termen lung, insuficiența venoasă cronică poate evolua spre complicații serioase: edem cronic al gambei și gleznei, modificări ale pielii (hiperpigmentare, lipodermatoscleroză), eczeme venoase și, în cazurile severe, ulcere venoase — răni cronice la nivelul gleznei, extrem de dificil de vindecat.
O altă complicație de temut este tromboflebita superficială — formarea unui cheag într-o venă varicoasă superficială, care produce durere, roșeață și căldură locală. Deși mai puțin periculoasă decât tromboza venoasă profundă, necesită tratament prompt.
Clasificarea CEAP — standardul internațional pentru evaluarea bolii venoase cronice — cuprinde șase stadii clinice, de la simpla prezență a venelor varicoase (C2) până la ulcerul venos activ (C6). Tratamentul este indicat medical (nu doar estetic) începând cu stadiul C2.
Ce este scleroterapia — explicat fără jargon medical
Scleroterapia există de peste 150 de ani — prima tentativă documentată de injecție intravenoasă cu scopul de a oblitera o venă datează din 1682. Evident, tehnica de atunci nu seamănă cu cea de azi, dar principiul a rămas același: introduci în venă o substanță care îi distruge peretele interior, vena se închide și dispare treptat.
Ce s-a schimbat radical în ultimele decenii sunt substanțele folosite și precizia cu care se lucrează. Agenții sclerozanți moderni — în principal polidocanolul — au un profil de siguranță excelent, cu reacții alergice raportate sub 1%. Tehnica cu spumă, introdusă și rafinată în anii 1990–2000, a extins indicațiile scleroterapiei și la venele de calibru mai mare, care anterior necesitau obligatoriu intervenție chirurgicală.
Concret, ce se întâmplă când soluția sclerozantă intră în venă? Substanța atacă endoteliul — stratul de celule care căptușește interiorul vasului. Celulele endoteliale se deteriorează, se produce o reacție inflamatorie locală, pereții venei se lipesc între ei și vena se obliterează. În săptămânile următoare, organismul „reabsoarbe” vena obliterată, care se transformă treptat într-un cordon fibros și dispare.
Diferența esențială față de o tromboză (cheag de sânge) este că obliterarea prin sclerozare este permanentă — vena fibrozată nu se poate redeschide, spre deosebire de un cheag care se poate dizolva.
De ce ecografia Doppler nu este opțională
Acesta este probabil cel mai important lucru pe care să îl reții din tot articolul.
Există o tentație — atât din partea pacienților, cât și a unor cabinete — de a sări direct la tratamentul venelor vizibile, fără o evaluare vasculară prealabilă. Logica pare simplă: „văd vena, o injectez, dispare”. Problema este că această abordare ignoră ceea ce nu se vede.
Venele varicoase superficiale sunt, de cele mai multe ori, consecința unui reflux care pornește de la nivelul venelor safene — vase mai mari, situate mai profund, invizibile cu ochiul liber. Dacă tratezi venele superficiale fără să identifici și să tratezi sursa refluxului safenian, venele vor reveni — uneori mai repede decât te-ai fi așteptat.
Ecografia Doppler oferă medicului o „hartă” completă a sistemului venos: arată care valve sunt incompetente, de unde pornește refluxul, ce vene sunt afectate și în ce ordine trebuie tratate. Fără această hartă, orice tratament este parțial orbit.
Mai mult, ecografia Doppler este esențială pentru a exclude tromboza venoasă profundă — o contraindicație absolută pentru scleroterapie. A trata o venă fără a ști că există un cheag în sistemul profund poate fi periculos.
Scleroterapia cu spumă vs. scleroterapia lichidă — când se folosește fiecare
Alegerea formei de administrare a agentului sclerozant nu este arbitrară — depinde de tipul și calibrul venei tratate.
Soluția lichidă funcționează bine pentru venele mici: telangiectazii și vene reticulare. La calibre reduse, lichidul intră în contact suficient cu peretele venei pentru a produce obliterarea. Concentrația folosită este mică (0,5%), riscurile sunt minime, iar procedura este rapidă.
Spuma are un avantaj important față de lichid: deplasează sângele din venă și ocupă tot lumenul vascular, intrând în contact direct cu endoteliul pe toată suprafața. Asta o face mult mai eficientă pentru venele de calibru mediu și mare, unde un lichid simplu ar fi diluat rapid de sângele circulant și și-ar pierde eficiența. Spuma se vizualizează și la ecografie — apare ca o zonă ecogenă — ceea ce permite ghidarea precisă a tratamentului pentru venele profunde sau greu accesibile.
Concentrațiile mai mari (1% sau 3%) sunt rezervate pentru venele varicoase mari, unde este nevoie de o acțiune mai puternică asupra peretelui vascular.
Ce simt pacienții în timpul și după procedură — experiența reală
Teama de durere este unul dintre motivele principale pentru care oamenii amână tratamentul venelor. Merită să demistificăm ce se întâmplă cu adevărat.
În timpul injectării, cei mai mulți pacienți descriu o senzație de înțepătură urmată de o ușoară arsură sau căldură locală, care durează câteva secunde și apoi dispare. Acul folosit este extrem de fin — 30G, comparabil cu acele folosite pentru insulină — și cantitățile injectate sunt mici. Nu este nevoie de anestezie locală sau generală.
Imediat după procedură, zona tratată este comprimată cu bandaje sau ciorapi compresivi. Pacientul pleacă pe propriile picioare și este chiar încurajat să meargă ușor — mișcarea stimulează circulația și favorizează obliterarea.
În primele zile, pot apărea: ușoară sensibilitate la palpare pe traiectul venei tratate, mici hematoame, roșeață locală. Toate sunt normale și se rezolvă spontan. O pigmentare brună pe traiectul venei poate apărea la câteva săptămâni după tratament — este consecința hemosiderinei eliberate din globulele roșii extravasate și se remite în câteva luni (mai rar, poate dura mai mult).
Activitățile cotidiene pot fi reluate imediat. Exercițiile fizice intense, sauna, băile fierbinți și expunerea la soare pe zona tratată sunt de evitat câteva săptămâni.
Există riscuri? Ce complicații pot apărea
Scleroterapia este o procedură cu un profil de siguranță excelent, dar — ca orice procedură medicală — nu este lipsită de riscuri potențiale. Cunoașterea lor te ajută să ai așteptări realiste și să știi ce să urmărești după tratament.
Complicații minore și frecvente (apar la o parte din pacienți, se rezolvă spontan): pigmentare temporară, hematom intravenos (mic cheag care se simte ca o „umflătură” pe traiectul venei și care poate fi evacuat simplu la controlul următor), roșeață locală, telangiectazii de neo-formare (vase mici noi care apar în jurul zonei tratate — mai frecvente dacă se folosesc concentrații prea mari sau volume prea mari per injecție).
Complicații rare: reacție alergică la agentul sclerozant (sub 1% cu polidocanolul modern), tromboflebită superficială pe traiectul venei tratate, tulburări vizuale tranzitorii după scleroterapia cu spumă (raportate în cazuri rare, asociate cu șunturi cardiace dreapta-stânga).
Complicații excepționale: injecție intraarterială accidentală (evitată prin tehnica corectă și ghidaj ecografic), necroză cutanată (prin extravazare de soluție pericutanată, mai ales cu concentrații mari).
Riscul de complicații este direct corelat cu experiența și pregătirea medicului, cu calitatea evaluării pre-procedurale și cu respectarea indicațiilor și contraindicațiilor.
Scleroterapia rezolvă problema definitiv?
Răspuns sincer: da și nu — și e important să înțelegi nuanța.
Vena tratată corect prin scleroterapie dispare definitiv. Odată obliterată și fibrozată, nu se redeschide. Din acest punct de vedere, rezultatul este permanent.
Ceea ce scleroterapia nu poate face este să elimine predispoziția genetică sau factorii de risc care au dus la apariția venelor inițiale. Sistemul venos al pacientului rămâne același — cu aceeași fragilitate structurală, aceleași valve imperfecte în alte segmente. Noi vene pot apărea în timp, mai ales dacă factorii de risc (ortostatism, greutate corporală, sedentarism) persistă.
De aceea, mulți pacienți fac ședințe de „întreținere” la câțiva ani — nu pentru că tratamentul anterior a eșuat, ci pentru că boala venoasă cronică are o evoluție naturală progresivă pe care o gestionezi, nu o vindeci definitiv o singură dată.
Purtarea regulată a ciorapilor compresivi, activitatea fizică moderată (mersul pe jos este ideal pentru sistemul venos), menținerea greutății corporale și evitarea ortostatismului prelungit sunt măsuri care încetinesc semnificativ progresia bolii venoase și distanțează intervalele dintre tratamente.
Întrebări pe care merită să le pui înainte de orice tratament vascular
Dacă te gândești să tratezi venele varicoase sau venectaziile, câteva întrebări simple pot face diferența între un tratament reușit și unul incomplet:
- Se face ecografie Doppler înainte de tratament? Dacă răspunsul este nu — acesta este un semnal de alarmă.
- Care este sursa refluxului în cazul meu? Un medic specialist trebuie să poată răspunde la această întrebare după evaluarea Doppler.
- Câte ședințe estimați că voi avea nevoie și la ce interval? Răspunsul trebuie să fie individualizat, nu generic.
- Ce concentrație de soluție sclerozantă veți folosi și de ce? Alegerea concentrației nu este aleatoare — trebuie justificată de calibrul venei tratate.
- Care sunt semnele de alarmă după procedură la care trebuie să fiu atent? Orice medic serios îți va explica acest lucru înainte să pleci acasă.
Articol realizat cu scopul informării pacienților. Nu înlocuiește consultația medicală. Dacă ai semne sau simptome de insuficiență venoasă, adresează-te unui medic specialist în chirurgie vasculară pentru o evaluare corectă.











Lasă un comentariu